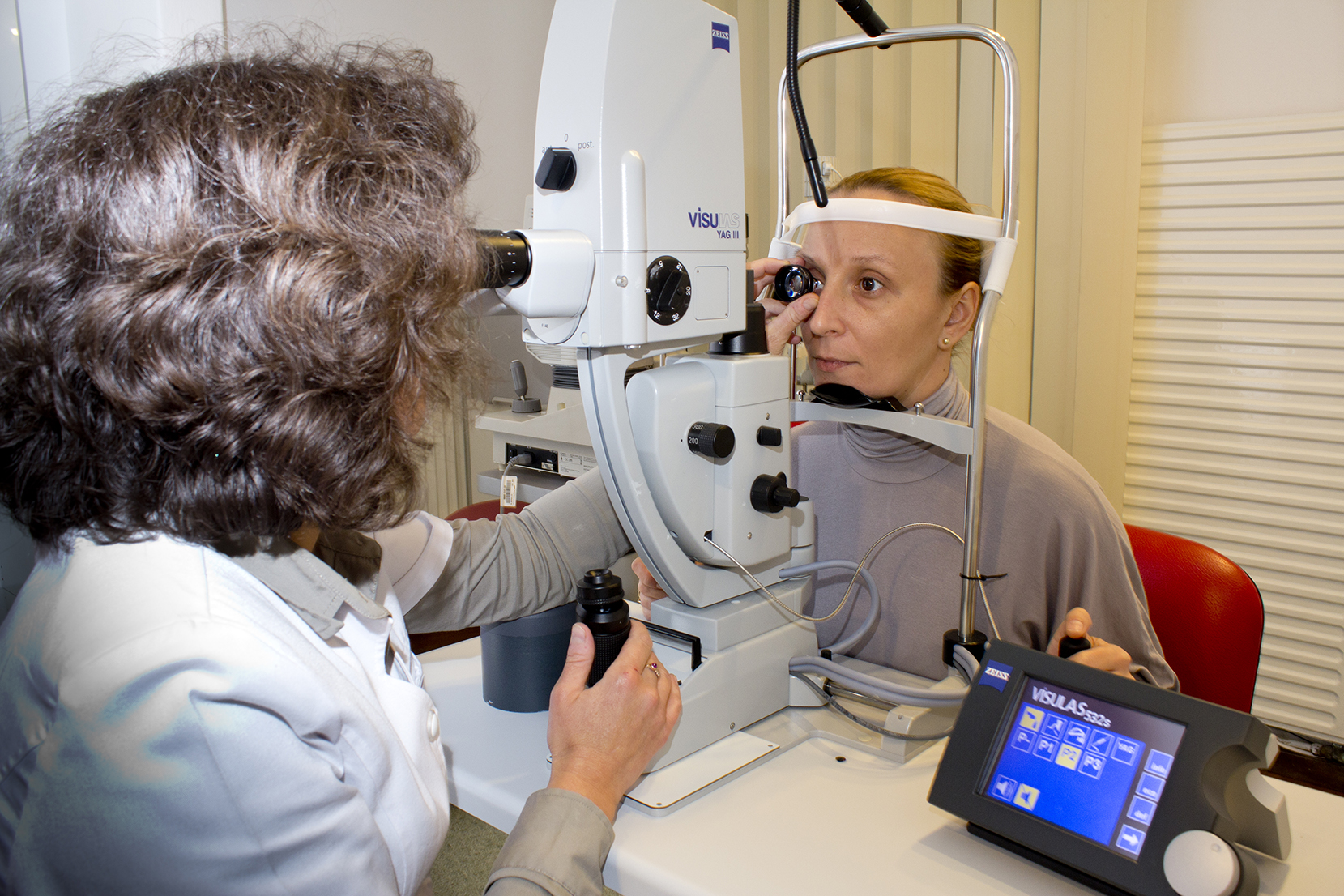
 În Clinica Novaoptic folosim LASER-ul ZEISS VISULAS COMBI.
În Clinica Novaoptic folosim LASER-ul ZEISS VISULAS COMBI.
Fotocoagularea laser este o modalitate de tratament prin care se obţine un efect de coagulare termică asupra straturilor profunde retiniene. Rezultatul final constă în apariţia unor cicatrici de dimensiuni foarte mici care au un efect benefic în controlul unor boli oculare.
Aparatul din clinica noastră utilizează laserul diodă cu lungimea de undă de 531 nm. El realizează pe retină impacte de dimensiuni diferite (în general între 300 şi 500 μ m în periferia retinei şi impacte mai mici - 100 μ m- în centru). Impactele se aplică pe retină succesiv, unul câte unul, sub vizualizare directă. Intensitatea energiei LASER este reglată astfel încât să se obţină o culoare gri a retinei fotocoagulate. În circa 3 săptămâni se formează la locul impactului o cicatrice.
 |
 |
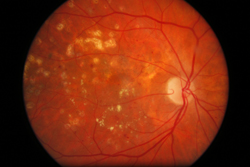
| Fotocoagulare laser la ochiul stâng pentru retinopatia diabetica |
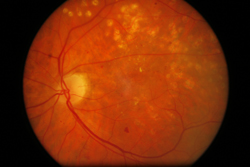
Fotocoagulare laser la ochiul drept pentru retinopatia diabetica |
Indicaţiile fotocoagulării laser sunt: unele afecţiuni retiniene vasculare, dezlipirea de retină, tumorile oculare.Tratamentul laser a trecut proba timpului (se foloseşte de peste 40 ani) şi scade riscul de orbire în diabet cu 60%.
Cel mai frecvent, laserul se foloseşte în retinopatia diabetică şi în ocluziile vasculare retiniene. În cursul acestor afecţiuni apar alterări ale peretelui vaselor care generează microanevrisme – dilataţii vasculare – prin care se pierde conţinutul intravascular (sânge sau plasmă) în spaţiile intraretiniene. Dacă se pierde sânge apar hemoragii intraretiniene. Dacă se pierde plasmă apare edemul retinian sub forma de plăci albe sau zone de îngroşare retiniană. Toate aceste fenomene patologice - sângele şi edemul - produc o scădere a vederii, progresivă şi uneori ireversibilă dacă nu se acţionează la timp.
1. Edemul central (denumit edem macular) este urmărit prin fotografia digitală a retinei, prin tomografia retinei şi prin angiofluorografia vaselor retiniene. Atunci când edemul afectează retina la mai puţin de 500 μ m de centru se intervine prin aplicarea unor impacte laser de dimensiuni de 100 μ m; impactele sunt aplicate direct pe microanevrisme sau, dacă edemul e difuz, se pun în jur de 100-150 impacte în formă de grilă. Acestea au ca efect resorbţia lentă, în curs de 2-3 luni a edemului retinian macular şi implicit, recuperarea parţială sau menţinerea vederii la acelaşi nivel. În 15% cazuri vederea creşte, 60% staţionează şi în 15% din cazuri vederea continuă să scadă, posibil şi datorită controlului prost al diabetului. Dacă după 2-3 luni se constată că mai există zone care necesită aplicaţii laser, fotocoagularea se poate repeta.
2. Altă utilizare a laserului este pentru tratamentul vaselor retiniene nou formate (retinopatiei proliferative) care cresc sub formă de buchete în retină şi apoi pe suprafaţa retinei. Apariţia lor este stimulată de afecţiunile vasculare în care se reduce oxigenarea retinei. Cel mai frecvent, retinopatia proliferativă apare în diabetul zaharat; ea reprezintă un stadiu avansat al afectării oculare în diabet şi are un risc important de scădere a vederii. Retinopatia proliferativă este stadializată în funcţie de localizarea, de întinderea neovaselor şi de prezenţa sau nu a hemoragiei intraoculare. Dacă vasele se întind şi cresc perpendicular pe suprafaţa retinei, ele se însoţesc cu membrane din fibrină, ca nişte voaluri albe, formând vitroretinopatia diabetică proliferativă. Riscurile vitroretinopatiei sunt hemoragia intraoculară care determină o scădere bruscă şi severă a vederii, cel mai adesea reversibilă şi dezlipirea de retină prin tracţiune, care se operează dar cu rezultate slabe în stadiile avansate.
Retinopatia proliferativă este împărţită în mai multe stadii de gravitate şi este urmărită periodic; clasificarea şi urmărirea se face prin intermediul fotografiei digitale retiniene. În cazurile cu risc de complicaţii, retinopatia diabetică se fotocoagulează. Impactele trebuie cel mai ades să acopere periferia retinei pe 360 grade. Dimensiunea lor este între 300 şi 500 μ m şi se aplică în jur de 2000 şi 3000 de impacte; în fiecare şedinţă de cogulare se aplică 700 –800 de impacte care acoperă câte un sector; fiecare impact este separat de celălalt de un interval care e cu atât mai mic cu cât boala e mai avansată.După formarea cicatricilor retiniene buchetele de neovase încep să regreseze şi se reduce substanţial posibilitatea hemoragiei vitreene şi a proliferării membranelor fibrovasculare în cavitatea vitreană. Dacă în retinopatia diabetică proliferativă avansată nu se face fotocoagulare, există un risc de 30-40 % de sângerare care se reduce la 10-15% sub tratament; dacă retinopatia e incipientă riscul scade chiar la 5%. Dacă la următoarele controale se observă că au persistat neovasele, fotocoagularea se poate completa.
3. Fotocoagularea laser se utilizează şi în cazul riscului de dezlipire de retină. Această afecţiune apare atunci când între retină şi straturile oculare situate în spatele ei se infiltrează un lichid. Cea mai frecventă cauză de dezlipire este apariţia unor găuri în retină, prin care intră lichidul sub aceasta şi o desprind. Prevenirea dezlipirii se poate face prin etanşeizarea găurii retiniene. Aceasta se poate face cu laserul, prin aplicarea a 2 sau 3 rânduri de impacte care se unesc între ele şi formează un baraj în jurul rupturii. Prin cicatrizarea impactelor, în circa 3 săptămâni, retina aderă de straturile de dedesubt şi gaura retiniană e sigilată. Din această cauză, în cazul antecedentelor de dezlipire de retină, în cazul miopiilor medii şi mari, înainte de operaţia de cataractă sau oricând se descoperă o ruptură retiniană care prezintă risc de evoluţie spre dezlipire de retină se fotocoagulează preventiv retina.
În clinica Novaoptic se utilizează laserul diodă, cu lungime de undă 531 nm.
Fotocoagularea laser se efectuează după anestezierea ochiului cu picături. Pacientul stă aşezat pe scaun; pe ochi se aplică o lentilă de examinat; medicul vizualizează ochiul prin intermediul lămpii cu fantă, un microscop care formează o imagine mărită a retinei. Impactele sunt aplicate unul câte unul pe zona ţintă, sub controlul direct al doctorului. Pacientul trebuie să stea nemişcat. Poate auzi uneori zgomotul impactului laser dacă acestea sunt puternice; este posibil să simtă unele impacte.
Ca reacţii adverse apărute în cursul fotocoagulării: hemoragia prin atingerea unui vas mic retinian (hemoragia poate fi stopată cu uşurinţă); durerea uşoară poate fi oprită prin reducerea intensităţii laserului.
Complicaţiile care se descriu după şedinţa laser apar în general după coagularea întinsă şi puternică a retinei în cazurile avansate; ele sunt: arsura uşoară a corneei, uşoara înceţoşare a vederii (în 20 % cazuri, timp de 2-3 săptămâni), decolarea inflamatorie a retinei care este reversibilă, restrângerea câmpului vizual prin coagularea retinei periferice (această problemă exista şi înainte de tratamentul laser, datorită bolii diabetice), accelerarea evoluţiei cataractei, pete mici în câmpul vizual (scotoame pozitive), afectarea parţială a vederii nocturne, accelerarea cataractei, deformarea uşoară a pupilei. Complicaţiile rare, dar severe, pot fi dezlipirea de retină prin producerea unei găuri retiniene şi coagularea retinei centrale cu scăderea permanentă a vederii dacă pacientul mişcă ochiul şi nu se uită în direcţia recomandată.
Comentarii
ELENA IONEL
02.06.2022ELENA IONEL
02.06.2022ELENA IONEL
02.06.2022Abonează-te
Abonează-te la newsletter-ul nostru, pentru a primi lunar informații despre ultimile promoții și articole.